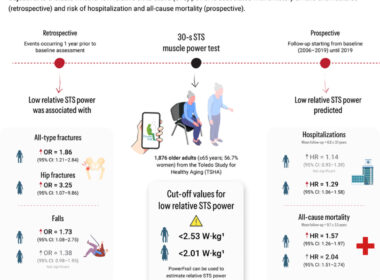
Hoorde u de laatste tijd ook zo vaak de woorden: ‘er is geen bewijs voor’? Bijvoorbeeld over het nut van mondkapjes, anderhalve meter afstand houden, het risico van aerosolen, verspreiding van covid-19 door kinderen, etc. Maak kennis met ‘het argument van onwetendheid.

Daarbij wordt aangenomen dat een stelling onwaar is, omdat niet bewezen is dat deze waar is. Of, omgekeerd, dat deze waar is, omdat niet bewezen is dat het gestelde onwaar is (1). Soms is het onderwerp niet eens onderzocht, en is het de vraag welke data voldoende bewijskracht kunnen leveren. Bovendien, wat is een feit? Ook daarover valt te twisten. Vaak kan het ultieme bewijs niet worden geleverd. Een onderzoek waarbij gezonde mensen worden blootgesteld aan aerosolen met SARS-COV-2 zou nooit goedgekeurd worden door een medisch-ethische toetsingscommissie.
De kern ligt in de oeroude vraag: ‘Wat is een bewijs?’ Ruim geaccepteerd is het gedachtegoed van Karl Popper, die vond dat een hypothese moet worden getest via falsificatie (2). Een hypothese geldt slechts als ‘wetenschappelijk’ als deze via experimenten kan worden getoetst. Anders is het pseudowetenschap. De waarheid van een theorie kan dus niet worden bewezen door het aandragen van gegevens die de theorie ondersteunen. ‘Er is geen bewijs voor’, voegt dus strikt genomen niet veel toe. Belangrijker is de vraag of de stelling is gefalsificeerd.
‘Helaas is ebm geworden wat de grondlegger vond dat het niet moest zijn’
Sinds de jaren negentig lijken we te weten hoe het nut van een medische handeling moet worden bewezen. Toen brak evidence based medicine (ebm) door. De definitie daarvan is ‘het nauwgezet, uitdrukkelijk en oordeelkundig gebruik van het momenteel beste bewijs voor een adequate behandeling van de individuele patiënt’ (3-5). Helaas is ebm precies geworden wat de grondlegger, David Sackett, vond dat het niet moest zijn. Het zou niet alleen moeten gaan om placebo-gecontroleerde dubbelblind studies, het was geen kookboekgeneeskunde, en ook niet bedoeld voor bezuinigingen (3). Regelmatig wordt gehoord dat experimentele therapieën in de Intensive Care Unit alleen in onderzoekverband mogen plaatvinden. Dat is dus geen ebm-eis.
Vanaf de aanvang van de pandemie werd gesteld dat de meeste covid-19 patiënten niet overlijden aan het virus maar aan een overactief immuunsysteem (6-11). Dit gaat gepaard met een sterk verhoogde stolling. Stolsels belemmeren de bloeddoorstroming van de zwaar beschadigde longen. Met vaak fatale gevolgen (12-14). Overactiviteit van het immuunsysteem start ongeveer elf dagen na het begin van de symptomen. SARS-COV-2 is dan reeds verslagen (6,15,16). De oplossing is onderdrukking van het immuunsysteem met corticosteroïden, zoals dexamethason. Een Amerikaanse arts beweerde goede resultaten te boeken met de inhalatie van zo’n corticosteroïd, zoals normaliter gebruikt wordt voor astma (17). Behandeling met antivirale middelen in de vroege fase en met corticosteroïden en antistolling in de late werd reeds vanaf de pandemie-aanvang voorgesteld (15,16,18). Echter, pas toen het dexamethasononderzoek succes rapporteerde (19-22) was deze behandeling ‘bewezen’.
Uiteraard is het bovenstaande geen pleidooi ‘om maar wat te proberen’, maar het negeren van het longbeeld onder de microscoop (12-14,23-26) en het vasthouden aan slechts therapieën in onderzoekverband lijkt strijdig met Sackett’s gedachtegoed. Vooral op het onderdeel ‘individuele patiënt’. COVID-19 herinnert ons eraan dat autopsie nog altijd de gouden standaard is voor het vaststellen van de doodsoorzaak (13). En daarmee de poort naar een rationele behandeling.
Deze column is gepubliceerd in Uitzicht nr. 8 van 2020. Een lange versie van dit stuk is gepubliceerd in het vakblad Voedingsgeneeskunde, een kortere versie als ingezonden stuk in Medisch Contact.
Prof. dr. Frits Muskiet is emeritus hoogleraar Pathofysiologie en Klinisch Chemische Analyse. Lees hier zijn eerdere columns.
Beeld: British Medical Journal
MMV maakt wekelijks een selectie uit het nieuws over voeding en leefstijl in relatie tot kanker en andere medische condities.
Inschrijven nieuwsbrief
Referenties
-
1. Wikipedia. Argumentum ad ignorantiam of het argument van de onwetendheid.
-
2. Wikipedia. Falsifieerbaarheid.
-
3. Sackett DL, Rosenberg WM, Gray JA, Haynes RB, Richardson WS. Evidence based medicine: what it is and what it isn't. BMJ. 1996;312(7023):71-72. doi:10.1136/bmj.312.7023.71
-
4. Sackett DL. Evidence-based medicine. Semin Perinatol. 1997;21(1):3-5. doi:10.1016/s0146-0005(97)80013-4
-
5. Sackett DL, Strauss SE, Richardson WS, Rosenberg W, Haynes RB. Evidence-Based Medicine: How to Practice and Teach EBM. Churchill Livingstone (second edition, Feb. 2000). ISBN 0443062404.
https://www.worldcat.org/title/evidence-based-medicine-how-to-practice-and-teach-ebm/oclc/42204696
-
6. Jamilloux Y, Henry T, Belot A, et al. Should we stimulate or suppress immune responses in COVID-19? Cytokine and anti-cytokine interventions. Autoimmun Rev. 2020;19(7):102567. doi:10.1016/j.autrev.2020.102567
-
7. Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China [published correction appears in Lancet. 2020 Jan 30;:]. Lancet. 2020;395(10223):497-506. doi:10.1016/S0140-6736(20)30183-5
-
8. Cole SA, Laviada-Molina HA, Serres-Perales JM, Rodriguez-Ayala E, Bastarrachea RA. The COVID-19 Pandemic during the Time of the Diabetes Pandemic: Likely Fraternal Twins?. Pathogens. 2020;9(5):389. Published 2020 May 19. doi:10.3390/pathogens9050389
-
9. Pedersen SF, Ho YC. SARS-CoV-2: a storm is raging. J Clin Invest. 2020;130(5):2202-2205. doi:10.1172/JCI137647
-
10. Xu Z, Shi L, Wang Y, et al. Pathological findings of COVID-19 associated with acute respiratory distress syndrome [published correction appears in Lancet Respir Med. 2020 Feb 25;:]. Lancet Respir Med. 2020;8(4):420-422. doi:10.1016/S2213-2600(20)30076-X
-
11. Barton LM, Duval EJ, Stroberg E, Ghosh S, Mukhopadhyay S. COVID-19 Autopsies, Oklahoma, USA. Am J Clin Pathol. 2020;153(6):725-733. doi:10.1093/ajcp/aqaa062
-
12. Belen-Apak FB, Sarıalioğlu F. Pulmonary intravascular coagulation in COVID-19: possible pathogenesis and recommendations on anticoagulant/thrombolytic therapy [published online ahead of print, 2020 May 5]. J Thromb Thrombolysis. 2020;1-3. doi:10.1007/s11239-020-02129-0
-
13. Wichmann D, Sperhake JP, Lütgehetmann M, et al. Autopsy Findings and Venous Thromboembolism in Patients With COVID-19 [published online ahead of print, 2020 May 6]. Ann Intern Med. 2020;M20-2003. doi:10.7326/M20-2003
-
14. Fox SE, Akmatbekov A, Harbert JL, Li G, Quincy Brown J, Vander Heide RS. Pulmonary and cardiac pathology in African American patients with COVID-19: an autopsy series from New Orleans. Lancet Respir Med. 2020;8(7):681-686. doi:10.1016/S2213-2600(20)30243-5
- 15. EVMS CRITICAL CARE COVID-19 MANAGEMENT PROTOCOL. Developed and updated by Paul Marik, MD Chief of Pulmonary and Critical Care Medicine Eastern Virginia Medical School, Norfolk, VA June 17th, 2020 https://www.evms.edu/media/evms_public/departments/internal_medicine/EVMS_Critical_Care_COVID-19_Protocol.pdf
-
16. Nile SH, Nile A, Qiu J, Li L, Jia X, Kai G. COVID-19: Pathogenesis, cytokine storm and therapeutic potential of interferons. Cytokine Growth Factor Rev. 2020;53:66-70. doi:10.1016/j.cytogfr.2020.05.002
- 17. Texas Doctor Reverses Coronavirus Symptoms In 100% Of Cases With Inexpensive Treatment. https://www.naturalblaze.com/2020/07/texas-doctor-reverses-coronavirus-symptoms-in-100-of-cases-with-inexpensive-treatment.html
-
18. MATH+ hospital treatment protocol for COVID-19 to control inflammation and excess clotting.
https://www.medrxiv.org/content/10.1101/2020.06.03.20116988v1
-
19. RECOVERY Collaborative Group 2020. Effect of dexamethasone in hospitalized patients with COVID-19—preliminary report. 22 Jun 2020 (preprint).
https://www.medrxiv.org/content/10.1101/2020.06.22.20137273v1.full.pdf.
-
20. Mahase E. Covid-19: Low dose steroid cuts death in ventilated patients by one third, trial finds. BMJ. 2020;369:m2422. Published 2020 Jun 16. doi:10.1136/bmj.m2422
-
21. Mahase E. Covid-19: Demand for dexamethasone surges as RECOVERY trial publishes preprint. BMJ. 2020;369:m2512. Published 2020 Jun 23. doi:10.1136/bmj.m2512
-
22. Johnson RM, Vinetz JM. Dexamethasone in the management of covid -19. BMJ. 2020;370:m2648. Published 2020 Jul 3. doi:10.1136/bmj.m2648
-
23. McGonagle D, O'Donnell JS, Sharif H, Emery P, Bridgewood C. Immune mechanisms of pulmonary intravascular coagulopathy in COVID-19 pneumonia. Lancet Rheumatology VOLUME 2, ISSUE 7, E437-E445, JULY 01, 2020. Published: May 07, 2020, DOI: https://doi.org/10.1016/S2665-9913(20)30121-1
https://www.thelancet.com/journals/lanrhe/article/PIIS2665-9913(20)30121-1/fulltext
-
24. Carsana L, Sonzogni A, Nasr A, et al. Pulmonary post-mortem findings in a series of COVID-19 cases from northern Italy: a two-centre descriptive study [published online ahead of print, 2020 Jun 8]. Lancet Infect Dis. 2020;S1473-3099(20)30434-5. doi:10.1016/S1473-3099(20)30434-5
-
25. Edler C, Schröder AS, Aepfelbacher M, et al. Dying with SARS-CoV-2 infection-an autopsy study of the first consecutive 80 cases in Hamburg, Germany [published correction appears in Int J Legal Med. 2020 Jun 19;:]. Int J Legal Med. 2020;134(4):1275-1284. doi:10.1007/s00414-020-02317-w
-
26. Rapkiewicz AV, Mai X, Carsons SE, Pittaluga S, Kleiner DE, Berger JS, Thomas S, Adler NM, Charytan DM, Gasmi B, Hochman JS, Reynolds HR. Megakaryocytes and platelet-fibrin thrombi characterize multi-organ thrombosis at autopsy in COVID-19: A case series
https://www.thelancet.com/journals/eclinm/article/PIIS2589-5370(20)30178-4/fulltext